TEJIDO CARDIOVASCULAR
APARATO CARDIOVASCULAR
El aparato cardiovascular comprende el corazón, los vasos sanguíneos y los vasos linfáticos.
En los capilares ocurre un intercambio bidireccional de líquido (filtrado sanguíneo) entre la sangre y los tejidos. El exceso de líquido regresa en forma de linfa, la cual vuelve finalmente a la sangre a través del sistema linfático, que se comunica con los vasos sanguíneos a la altura del ángulo yugulosubclavio.
El lecho microcirculatorio está compuesto por arteriolas, redes capilares y vénulas poscapilares.
Circulación pulmonar: transporta sangre del corazón a los pulmones y de regreso.
Circulación sistémica: transporta sangre del corazón hacia los tejidos del cuerpo y viceversa.
Sistema porta: se presenta cuando una vena o arteriola se interpone entre dos redes capilares. Ejemplos: sistema porta hepático y sistema porta hipofisario.
CORAZÓN
El corazón es una bomba muscular encargada de mantener el flujo sanguíneo en una sola dirección (unidireccional).
Está formado por:
Dos aurículas, separadas por el tabique interauricular.
Dos ventrículos, separados por el tabique interventricular.
Funciones específicas:
Aurícula derecha: recibe sangre desoxigenada que retorna al corazón por las venas cavas.
Aurícula izquierda: recibe sangre oxigenada proveniente de los pulmones a través de las venas pulmonares.
Ventrículo derecho: recibe sangre desoxigenada de la aurícula derecha y la bombea a los pulmones mediante la arteria pulmonar.
Ventrículo izquierdo: recibe sangre oxigenada de la aurícula izquierda y la bombea al resto del cuerpo a través de la arteria aorta.
MÚSCULO CARDÍACO Y ESTRUCTURA DEL CORAZÓN
Músculo estriado cardíaco:
Su contracción impulsa la sangre por todo el sistema cardiovascular. Está formado por células musculares especializadas, capaces de contraerse rítmicamente y de manera automática.
ESQUELETO FIBROSO DEL CORAZÓN
Es un tejido conectivo denso no modelado que forma:
Cuatro anillos fibrosos que rodean los orificios valvulares.
Una porción membranosa en el tabique interventricular.
Funciones:
Sostiene las válvulas cardíacas y sirve como sitio de inserción.
Mantiene la unidireccionalidad del flujo sanguíneo a través de los orificios.
Actúa como aislante eléctrico entre las aurículas y los ventrículos, impidiendo la conducción directa del impulso eléctrico entre ambas regiones.
La porción membranosa del tabique interventricular carece de músculo cardíaco y está formada por tejido conectivo denso. Atraviesa esta región el haz auriculoventricular (Haz de His), parte del sistema de conducción.
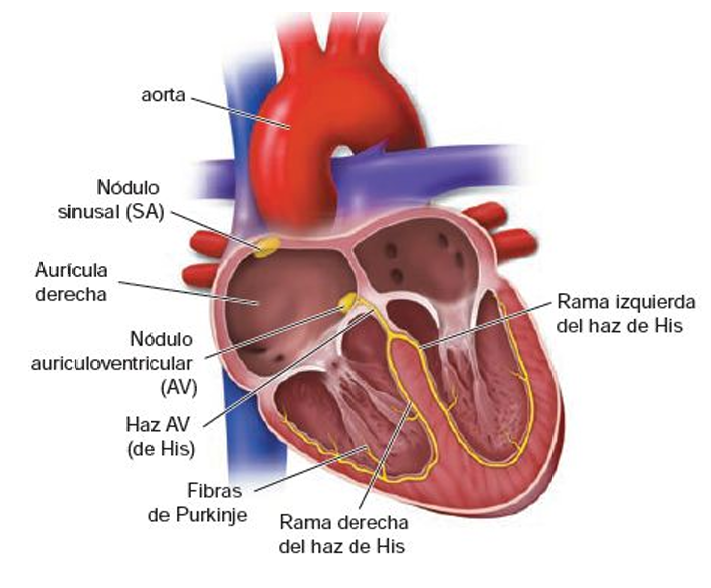
SISTEMA DE CONDUCCIÓN CARDÍACO
Es el sistema responsable de iniciar y propagar los impulsos eléctricos que regulan la contracción del corazón. Está formado por células musculares cardíacas modificadas, entre las que destacan las fibras de Purkinje.
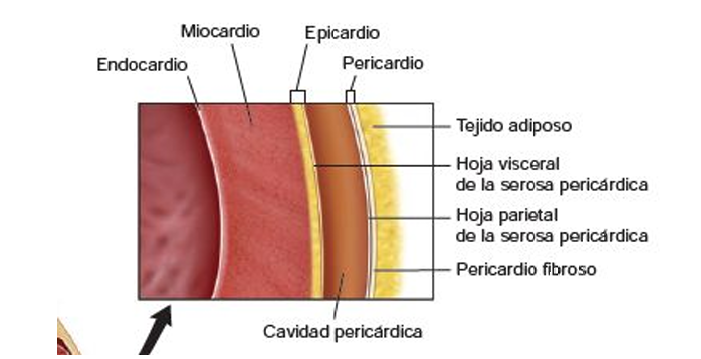
PARED DEL CORAZÓN
La pared cardíaca está compuesta por tres capas principales:
Epicardio:
Es la capa visceral de la serosa pericárdica.
Formada por una capa de células mesoteliales, tejido conectivo y tejido adiposo.
Se refleja a nivel de los grandes vasos para formar la capa parietal de la serosa pericárdica, que tapiza la superficie interna del pericardio.
Miocardio:
Es la capa muscular del corazón.
Está formado por músculo cardíaco.
Es más grueso en los ventrículos que en las aurículas, especialmente en el ventrículo izquierdo debido a su función de bombear sangre a todo el cuerpo.
Endocardio:
Es la capa más interna.
Compuesta por:
Endotelio y tejido conectivo subendotelial.
Una capa media de tejido conectivo con células musculares lisas.
Una capa externa llamada capa subendocárdica, donde se localiza el sistema de conducción cardíaco.
VÁLVULAS CARDÍACAS
Las válvulas cardíacas están formadas por tres capas principales:
Capa fibrosa:
Núcleo central de la valva.
Compuesta por extensiones de tejido conjuntivo denso no modelado.
Capa esponjosa:
Tejido conjuntivo laxo.
Ubicada en el lado auricular o vascular de cada valva.
Contiene fibras colágenas y elásticas, funciona como amortiguador.
Capa ventricular:
Contigua a la superficie ventricular.
Formada por tejido conjuntivo denso con abundantes fibras elásticas.
Se continúa con las cuerdas tendinosas que se insertan en los músculos papilares.
Revestida por endotelio.
Las válvulas cardíacas son avasculares, pero sus superficies expuestas son lo suficientemente delgadas como para permitir la difusión de nutrientes y oxígeno desde la sangre.
REGULACIÓN DE LA FRECUENCIA CARDÍACA
La contracción cardíaca es automática, generada y sincronizada por células musculares especializadas.
No requiere estímulo nervioso directo para iniciar la contracción.
Sistema de conducción cardíaco:
Nódulo sinoauricular (SA) o sinusal (en la aurícula derecha):
Es el marcapasos natural del corazón.
Despolariza espontáneamente a una frecuencia de 60 a 100 latidos por minuto.
El impulso pasa al nódulo auriculoventricular (AV).
Desde allí, viaja por el haz de His, que atraviesa el esqueleto fibroso y se divide en ramas hacia los ventrículos.
Las fibras de Purkinje (ramificaciones subendoteliales):
Son más grandes que las células musculares cardíacas comunes.
PAS positivas, se tiñen pálidamente con H-E.
Tienen miofibrillas periféricas y núcleos redondeados y grandes.
Sistema nervioso autónomo:
No inicia el latido, pero modula la frecuencia:
Parasimpático (nervio vago): reduce la frecuencia cardíaca (efecto cronotrópico negativo).
Simpático: aumenta la frecuencia (taquicardia) y la fuerza de contracción (efecto inotrópico positivo).
Sustancias reguladoras:
Calcio, adrenalina y noradrenalina aumentan la fuerza de contracción cardíaca.
RECEPTORES CARDIOVASCULARES
El sistema nervioso central monitorea el estado cardiovascular mediante receptores especializados:
Barorreceptores: detectan cambios en la presión arterial.
Receptores de volumen: detectan la presión venosa central.
Quimiorreceptores: responden a cambios en oxígeno, dióxido de carbono y pH sanguíneo.
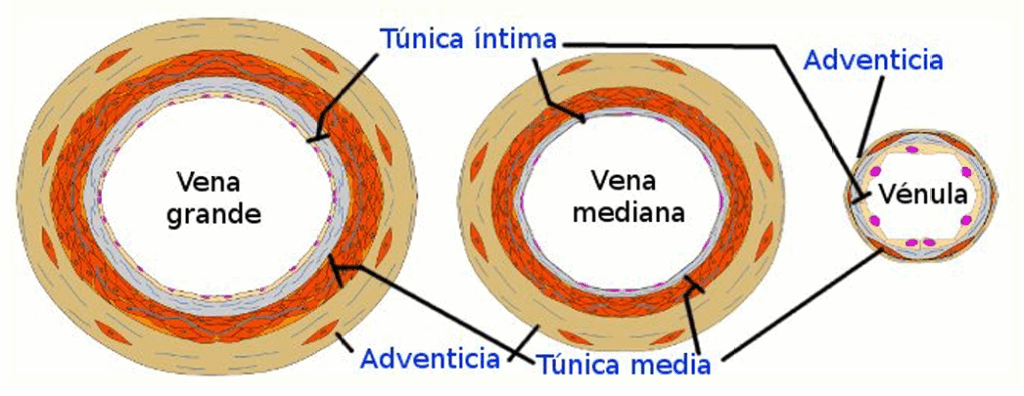
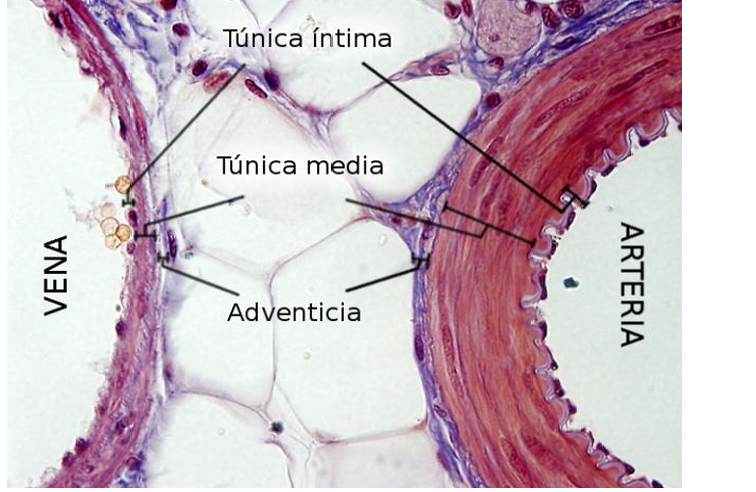
ARTERIAS Y VENAS
Ambos tipos de vasos tienen tres túnicas, pero se diferencian en el grosor y composición de las mismas.
Túnica íntima (interna):
Endotelio (epitelio plano simple).
Lámina basal.
Capa subendotelial: tejido conectivo laxo con células musculares lisas.
En arterias, puede incluir una membrana elástica interna (MEI) que facilita la difusión de sustancias.
Túnica media:
Compuesta por células musculares lisas, elastina, fibras reticulares y proteoglucanos.
Controla el diámetro del vaso, afectando el flujo y la presión sanguínea.
En arterias, está limitada por una membrana elástica externa (MEE).
Túnica adventicia (externa):
Tejido conectivo laxo, con colágeno y pocas fibras elásticas.
Se mezcla con el tejido conectivo circundante.
En vasos grandes, contiene:
Vasa vasorum: pequeños vasos que irrigan la pared del vaso.
Nervi vascularis: red nerviosa que controla la contracción del músculo liso.
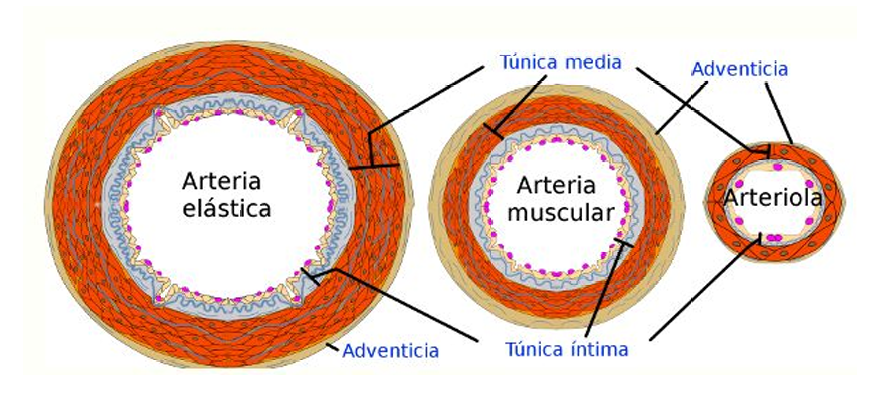
ARTERIAS
Las arterias se clasifican según su tamaño y composición de la pared en grandes (elásticas), medianas (musculares) y pequeñas/arteriolas.
ARTERIAS GRANDES O ELÁSTICAS
Ejemplos: Aorta, arteria pulmonar y sus ramas principales.
Contienen múltiples láminas elásticas que permiten soportar el gran volumen de sangre expulsado por los ventrículos durante la sístole.
La distensión está limitada por una red de fibras colágenas.
Durante la diástole, se produce un retroceso elástico que mantiene el flujo sanguíneo continuo.
Túnica íntima:
Endotelio: epitelio plano simple con lámina basal.
Citoplasma con cuerpos de Weibel-Palade: contienen factor de Von Willebrand (coagulación) y selectina P.
Capa subendotelial: tejido conectivo con fibras elásticas y colágenas; contiene macrófagos y células musculares lisas.
Membrana elástica interna (MEI): no siempre identificable debido a la abundancia de láminas elásticas.
Funciones de las células endoteliales:
Mantener una barrera de permeabilidad selectiva (moléculas pequeñas e hidrófobas por difusión).
Crear una superficie no trombogénica: secretan anticoagulantes y sustancias antitrombóticas; también pueden liberar agentes protrombógenos en caso de daño.
Regular respuestas inmunitarias: controlan la interacción con linfocitos.
Síntesis hormonal y actividades metabólicas.
Modificación de lipoproteínas por oxidación.
Túnica media:
Varias capas de células musculares lisas en espiral, intercaladas con láminas elásticas concéntricas.
Sin fibroblastos.
Contiene fibras colágenas, elásticas y sustancia amorfa (proteoglucanos), sintetizadas por las propias células musculares.
Túnica adventicia:
Tejido conectivo delgado con fibras colágenas y elásticas menos organizadas.
Fibroblastos y macrófagos predominan.
Contiene vasa vasorum (vasos que irrigan la pared arterial) y nervi vascularis (nervios que controlan la contracción).
ARTERIAS MEDIANAS O MUSCULARES
Son la mayoría de las arterias del cuerpo.
Contienen más músculo liso y menos elastina que las arterias elásticas.
MEI prominente, a veces también se observa la MEE.
Túnica íntima:
Más delgada que en las arterias elásticas.
Endotelio con lámina basal.
Capa subendotelial escasa.
Membrana elástica interna muy visible.
Túnica media:
Compuesta casi totalmente por células musculares lisas.
Contiene fibras elásticas y colágenas.
Sin fibroblastos, pero posee lámina basal externa.
Túnica adventicia:
Gruesa, con fibroblastos, fibras colágenas y elásticas.
Puede contener adipocitos.
Limitada hacia la túnica media por la MEE.
Contiene nervios y pequeños vasos.
ARTERIAS PEQUEÑAS Y ARTERIOLAS
Se diferencian principalmente por la cantidad de capas de músculo liso:
Arterias pequeñas: hasta 8 capas.
Arteriolas: solo 1 o 2 capas.
Túnica íntima:
Endotelio con uniones comunicantes visibles microscópicamente con la túnica media.
Túnica media:
Células musculares lisas.
Controlan el flujo sanguíneo hacia los capilares mediante contracción, en especial a nivel del esfínter precapilar (unión arteriola-capilar).
Túnica adventicia:
Muy delgada, difícil de distinguir del tejido conectivo circundante.
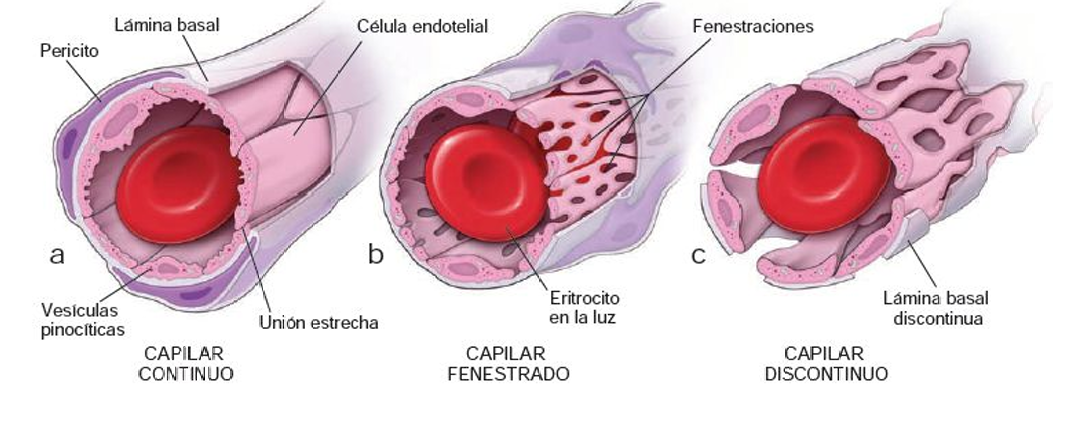
CAPILARES
Los capilares son los vasos sanguíneos más pequeños del cuerpo, más estrechos que un eritrocito, permitiendo el paso de un solo glóbulo rojo a la vez. Forman redes vasculares adaptadas para el intercambio de gases, metabolitos, productos de desecho y líquidos entre la sangre y los tejidos.
Están compuestos por:
Células endoteliales.
Una lámina basal delgada.
Ausencia de túnicas media y adventicia.
En algunos casos, pericitos (también llamados células de Rouget), células contráctiles asociadas a la superficie externa del capilar.
TIPOS DE CAPILARES
1. Capilares continuos
Presentes en: músculo, tejido conectivo, pulmones y sistema nervioso central (SNC).
El endotelio es continuo y descansa sobre una lámina basal también continua.
Las uniones ocluyentes entre células endoteliales regulan la permeabilidad.
Poseen vesículas pinocíticas, que participan en el transporte transcelular.
Puede haber pericitos en contacto con la lámina basal.
2. Capilares fenestrados
Presentes en: glándulas endocrinas, intestino delgado, riñones y sitios donde hay absorción activa de líquidos y metabolitos.
Las células endoteliales presentan fenestraciones (poros u orificios circulares).
La lámina basal es continua.
Aumenta la cantidad de vesículas pinocíticas en procesos de absorción.
3. Capilares discontinuos o sinusoides
Presentes en: hígado, bazo y médula ósea.
El endotelio tiene grandes espacios entre células, lo que permite el paso libre de células y macromoléculas.
Rodeados de células especializadas, como:
Células de Kupffer (macrófagos sinusoidales en el hígado).
Células estrelladas hepáticas o células de Ito (función en almacenamiento de vitamina A y regulación de matriz extracelular).
REGULACIÓN DEL FLUJO CAPILAR
El flujo sanguíneo capilar (vasomotricidad) se controla mediante señales locales (como metabolitos tisulares) y sistémicas (neurohumorales):
Vasoconstricción de las arteriolas: reduce el flujo sanguíneo.
Vasodilatación: incrementa la presión capilar, lo que favorece la salida de líquido hacia los tejidos.
ANASTOMOSIS ARTERIOVENOSAS
Las anastomosis arteriovenosas permiten que la sangre circule directamente desde una arteria a una vena, saltándose la red capilar.
Actúan como rutas alternativas de circulación.
Son comunes en regiones donde se requiere una regulación rápida del flujo sanguíneo, como:
Punta de los dedos
Nariz
Labios
Clítoris
Pene
VENAS
Las venas tienen túnicas menos definidas que las arterias.
En general:
Grandes y medianas venas acompañan a arterias del mismo calibre.
Vénulas acompañan a arteriolas.
Su luz es más amplia que la de las arterias, pero más colapsada.
Las venas que transportan sangre en contra de la gravedad (por ejemplo, en los miembros inferiores) contienen válvulas que impiden el reflujo sanguíneo.
VÉNULAS
Vénulas poscapilares
Diámetro aproximado: 0.02 mm.
Reciben la sangre proveniente de los capilares.
No tienen túnica media.
Compuestas por endotelio con lámina basal y pericitos.
Sitio clave para la acción de agentes vasoactivos como histamina y serotonina.
En los ganglios linfáticos, algunas se conocen como vénulas de endotelio alto (HEV), caracterizadas por su forma cúbica y su función en el paso de linfocitos al ganglio.
Vénulas musculares
Diámetro aproximado: 0.1 mm.
Se ubican a continuación de las vénulas precapilares.
Tienen 1 a 2 capas de músculo liso en la túnica media.
Túnica adventicia delgada.
VENAS MEDIANAS
Diámetro aproximado: hasta 10 mm.
Poseen válvulas, especialmente abundantes en los miembros inferiores, donde ayudan a vencer la gravedad.
Estructura:
Túnica íntima: endotelio con lámina basal y capa subendotelial delgada con células musculares lisas.
Túnica media: varias capas de músculo liso, entre fibras colágenas y elásticas.
Túnica adventicia: más gruesa, compuesta por fibras colágenas y redes elásticas.
VENAS GRANDES
Diámetro: superior a 10 mm.
Ejemplos: vena cava superior e inferior, vena porta, vena yugular interna.
Estructura:
Túnica íntima: endotelio, lámina basal y capa subendotelial escasa.
Túnica media: delgada, con células musculares lisas, fibras colágenas y fibroblastos.
Túnica adventicia: muy gruesa, con abundante tejido conjuntivo que incluye:
Células musculares lisas.
Fibras colágenas.
Fibras elásticas.
Fibroblastos.
VENAS ATÍPICAS
Se denominan así por tener características estructurales distintas.
Ejemplo: Senos venosos, como los del sistema venoso dural en el encéfalo, que no tienen capa muscular, y su pared está formada solo por endotelio sobre tejido conectivo.